 Manténgase al día de las principales informaciones históricas y médicas sobre una de las enfermedades más antiguas de la humanidad.
Manténgase al día de las principales informaciones históricas y médicas sobre una de las enfermedades más antiguas de la humanidad.
Lepra: un panorama histórico, clínico y terapéutico
La lepra es una enfermedad infecciosa crónica que afecta a la piel, los nervios periféricos, las mucosas de las vías respiratorias superiores y los ojos. Está causada por Mycobacterium leprae, esta patología tiene un impacto significativo en la historia de la medicina y la salud pública.
Este artículo explora el descubrimiento de la lepra, sus principales síntomas, métodos de diagnóstico y tratamiento, así como el enfoque interdisciplinar necesario para gestionar la enfermedad. ¡Compruébelo!
Historia del descubrimiento
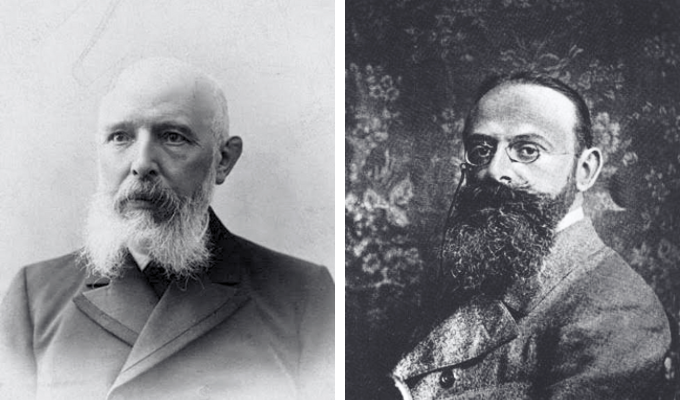
De derecha a izquierda, los científicos Gerhard Armauer Hansen y Albert Neisser (imágenes: dominio público).
La lepra es una de las enfermedades más antiguas de la humanidad, con registros históricos que se remontan a 600 años a.C., mencionada en textos religiosos e informes médicos antiguos, a menudo asociada a estigmas y aislamiento social. Sin embargo, no fue hasta 1873 cuando el científico noruego Gerhard Armauer Hansen hizo un descubrimiento fundamental: la identificación de Mycobacterium leprae como agente etiológico de la enfermedad.
Utilizando técnicas microscópicas avanzadas para la época, Hansen observó la presencia de bacilos en muestras de tejido de pacientes, estableciendo por primera vez una relación causal entre un microorganismo y una enfermedad crónica. Este descubrimiento se vio complementado en 1879 por los trabajos del médico y científico alemán Albert Neisser, que también estudia M. lepra y publicó resultados detallados sobre el bacilo.
Aunque sus contribuciones reforzaron el conocimiento de la enfermedad, Neisser tuvo que hacer frente a críticas éticas y científicas por no reconocer inicialmente los hallazgos de Hansen y por utilizar muestras de pacientes sin el debido consentimiento. A pesar de estas controversias, los estudios de ambos hombres fueron cruciales para el avance de la bacteriología y la aceptación de la teoría microbiana.
Tipos de lepra

Mycobacterium leprae, el agente causante de la lepra visto a través de un microscopio (imagen: Canva).
La clasificación más utilizada es la de Ridley y Jopling, que divide la enfermedad en cinco formas principales, que representan un espectro clínico e inmunológico:
- Indeterminado (HI): fase inicial de la enfermedad, caracterizada por lesiones cutáneas hipocrómicas (manchas claras) con escasa o ninguna alteración sensorial. Puede evolucionar a formas más graves o remitir espontáneamente y presenta una baja carga bacilar;
- Tuberculoide (HT): En general, este tipo es paucibacilar (pocos bacilos presentes), con lesiones en localizaciones específicas y bien definidas. También hay afectación de los nervios periféricos con pérdida de sensibilidad y una fuerte respuesta inmunitaria celular;
- Dimórfico o limítrofe (HD): Puede ser paucibacilar o multibacilar, con una forma inestable entre tuberculoide y lepromatosa. Se manifiesta en una variedad de lesiones con bordes irregulares y una importante afectación nerviosa. Puede evolucionar hacia formas más graves o remitir;
- Lepromatosa (HL): es el estado más grave y extendido de la enfermedad. Se caracteriza por lesiones extensas y simétricas — incluidos nódulos, placas e infiltraciones cutáneas — y una grave afectación nerviosa, con un mayor riesgo de discapacidad. La carga bacilar es elevada, con presencia de bacilos en abundancia en los frotis cutáneos;
- Dimorfos-lepromatosos (HDL): presenta una forma intermedia, entre dimorfa y lepromatosa, con características clínicas mixtas y respuesta inmunológica variable.
Clasificación operativa de la OMS
Para simplificar el tratamiento y la manipulación, el Organización Mundial de Salud (OMS) divide la lepra en dos categorías:
- Paucibacilar (PB): Compuesta por hasta 5 lesiones cutáneas, suele incluir las formas indeterminada y tuberculoide, además de tener un resultado negativo en la microscopía de frotis;
- Multibacilar (MB): compuesto por más de 5 lesiones cutáneas — incluidas las dimórficas, lepromatosas y dimórfico-lepromatosas — tiene un resultado de frotis positivo.
Principales síntomas
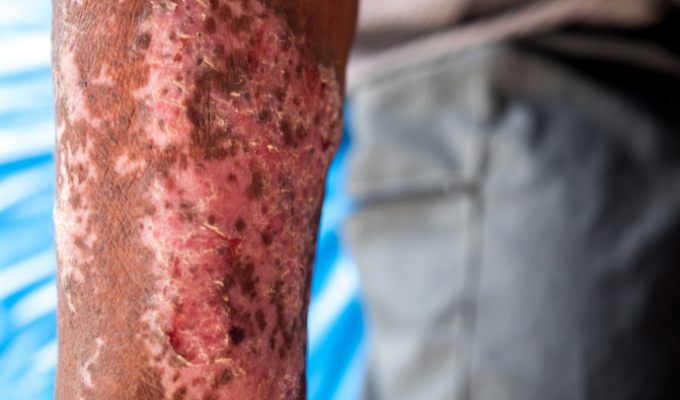
Un hombre con el brazo tomado por la lepra (imagen: Canva).
Los signos clínicos de la lepra varían en función de la respuesta inmunitaria del paciente. Los síntomas más frecuentes son
- Manchas hipocrómicas o eritematosas: con pérdida de la sensibilidad táctil, térmica y al dolor;
- Engrosamiento de los nervios periféricos: a menudo asociado con dolor o pérdida de la función motora;
- Lesiones cutáneas de larga duración: no suelen responder a los tratamientos convencionales;
- Complicaciones oculares: la iridociclitis y la queratoconjuntivitis son las más frecuentes.
Diagnóstico
El diagnóstico de la lepra es clínico y de laboratorio, y requiere un enfoque cuidadoso para evitar un diagnóstico tardío. Las principales pruebas incluyen:
- Examen dermatoneurológico completo: esta batería de pruebas evalúa la presencia de lesiones cutáneas y el estado de los nervios periféricos;
- Baciloscopia: se lleva a cabo utilizando frotis de lesiones cutáneas para identificar M. Leprae;
- Prueba de sensibilidad cutánea: evalúa la pérdida sensorial en las zonas afectadas;
- Biopsia cutánea: confirma el diagnóstico mediante análisis histopatológico.
El tratamiento de la lepra se basa en la terapia multimedicamentosa (MDT), un régimen estandarizado por la Organización Mundial de la Salud (OMS). Los fármacos incluyen rifampicina, dapsona y clofazimina, Se administra durante un periodo de 6 a 12 meses, dependiendo de la clasificación de la enfermedad (paucibacilar o multibacilar). El tratamiento es eficaz para curar la enfermedad y prevenir complicaciones.
Enfoque Interdisciplinar
Imagen: Canva.
El tratamiento de la lepra requiere la colaboración de un equipo multidisciplinar, en el que cada profesional desempeña un papel crucial para el éxito del tratamiento y la rehabilitación de los pacientes:
Los médicos son responsables de realizar el diagnóstico clínico y de laboratorio, identificar la enfermedad en una fase temprana y clasificar los casos como paucibacilares o multibacilares. También deben supervisar la evolución del tratamiento, gestionar las reacciones adversas y tratar complicaciones como neuritis o discapacidades físicas.
Las Enfermeras participan directamente en el seguimiento de los pacientes, fomentando la adherencia al tratamiento mediante visitas a domicilio, controles periódicos y apoyo educativo. También desempeñan un papel esencial en la identificación precoz de signos de reacciones leprosas y la orientación sobre cuidados para prevenir discapacidades.
Los farmacéuticos garantizan el suministro continuo y la calidad de los medicamentos utilizados en la politerapia. También son responsables de asesorar a los pacientes sobre la correcta administración de los medicamentos, las posibles interacciones y los efectos adversos, contribuyendo al uso racional de los fármacos.
Prevención y control
La prevención de la lepra implica un diagnóstico precoz y el tratamiento de los casos activos para interrumpir la transmisión. La inmunización con la vacuna BCG también ha demostrado una eficacia parcial en la prevención. Además, la concienciación sobre la lepra ayuda a acabar con los estigmas sociales sobre los pacientes con la enfermedad y les anima a buscar ayuda especializada.
Acerca de BMJ Best Practice
Imagen: Dot.Lib / BMJ Group.
Este artículo se basa en BMJ Best Practice, una solución en línea con acceso rápido a información reciente y basada en pruebas sobre diagnóstico, tratamiento, gestión y prevención para equipos sanitarios multiprofesionales. Su contenido está editado por BMJ Group, uno de los proveedores de material científico más respetados en el campo de la medicina.
Considerado uno de los mejores recursos de apoyo a la toma de decisiones clínicas para los profesionales sanitarios de todo el mundo, el Best Practice ofrece contenidos actualizados sobre más de 30 especialidades médicas. También se ha desarrollado con recursos que facilitan su uso en el punto de atención y la educación de los pacientes sobre su enfermedad y los tratamientos, como: guías de enfermedades paso a paso, formularios de gestión de la medicación y mucho más.
Si le interesa BMJ Best Practice o desea saber más sobre los demás recursos de la cartera BMJ, póngase en contacto con nosotros en info@dotlib.com o diligence el formulario haciendo click aquí. Para obtener más consejos como estos, síganos en las redes sociales y en nuestro blog y permanece atento a los tutoriales publicados en Dot.Lib TV, Canal oficial de YouTube de Dot.Lib.


Dot.Lib
Dot.Lib es una empresa dedicada a la difusión de información científica, facilitando el acceso en línea a libros digitales, revistas electrónicas y bases de datos en las más diversas áreas del conocimiento.