 Fique por dentro das principais informações históricas e médicas sobre uma das doenças mais antigas da humanidade (imagem: Canva).
Fique por dentro das principais informações históricas e médicas sobre uma das doenças mais antigas da humanidade (imagem: Canva).
Hanseníase: um panorama histórico, clínico e terapêutico
A hanseníase, também conhecida como lepra, é uma doença infecciosa crônica que acomete a pele, os nervos periféricos, as mucosas das vias respiratórias superiores e os olhos. Causada pelo Mycobacterium leprae, essa patologia possui um impacto significativo na história da Medicina e da Saúde Pública.
Este artigo explora a descoberta da hanseníase, seus principais sintomas, métodos de diagnóstico e tratamento, bem como a abordagem interdisciplinar necessária para o manejo da doença. Confira!
História da descoberta
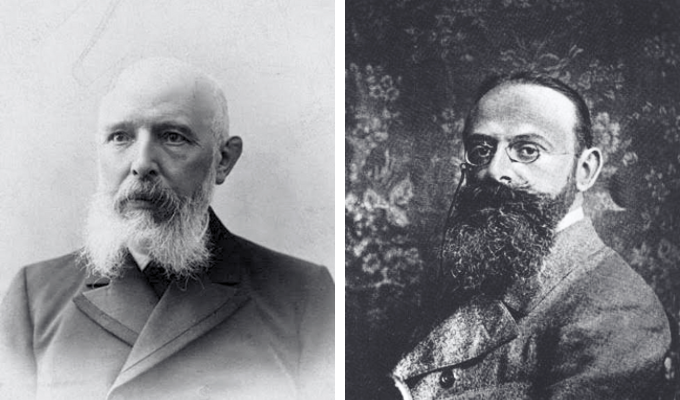
Da direita para a esquerda, os cientistas Gerhard Armauer Hansen e Albert Neisser (imagens: domínio público).
A hanseníase é uma das doenças mais antigas da humanidade, com registros históricos que remontam a 600 anos a.C., mencionados em textos religiosos e relatos médicos antigos, frequentemente associados a estigmas e isolamento social. No entanto, foi somente em 1873 que o cientista norueguês Gerhard Armauer Hansen realizou uma descoberta fundamental: a identificação do Mycobacterium leprae como o agente etiológico da doença.
Utilizando técnicas microscópicas avançadas para a época, Hansen observou a presença de bacilos em amostras de tecido de pacientes, estabelecendo pela primeira vez uma relação causal entre um microrganismo e uma doença crônica. Essa descoberta foi complementada em 1879 pelo trabalho do médico e cientista alemão Albert Neisser, que também estudou o M. leprae e publicou resultados detalhados sobre o bacilo.
Embora suas contribuições tenham fortalecido o entendimento da doença, Neisser enfrentou críticas éticas e científicas por não reconhecer inicialmente os achados de Hansen e por utilizar amostras de pacientes sem consentimento adequado. Apesar dessas controvérsias, os estudos de ambos foram cruciais para o avanço da Bacteriologia e para a aceitação da teoria microbiana.
Tipos de hanseníase
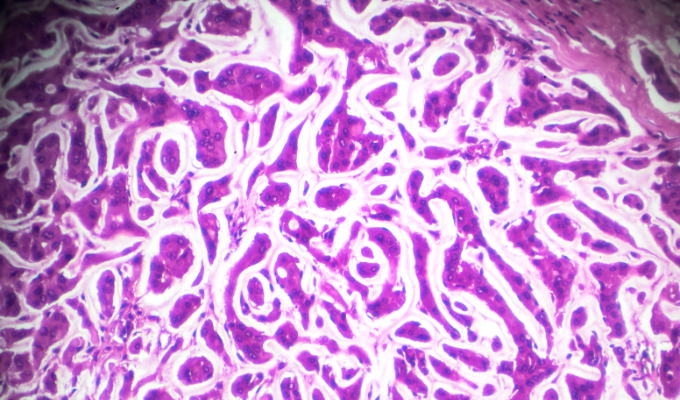
Mycobacterium leprae, agente causador da hanseníase visto pelo microscópio (imagem: Canva).
A classificação mais amplamente utilizada é a de Ridley e Jopling, que divide a doença em cinco formas principais, representando um espectro clínico e imunológico:
- Indeterminada (HI): fase inicial da doença, caracterizada por lesões cutâneas hipocrômicas (manchas claras), com pouca ou nenhuma alteração sensorial. Pode evoluir para formas mais graves ou regredir espontaneamente e tem baixa carga bacilar;
- Tuberculoide (HT): no geral, este tipo é paucibacilar (poucos bacilos presentes), com lesões em locais específicos e bem delimitadas. Ainda, há comprometimento de nervos periféricos com perda sensorial e resposta imunológica celular robusta;
- Dimorfa ou borderline (HD): pode ser paucibacilar ou multibacilar, com forma instável, entre a tuberculoide e a lepromatosa. Manifesta-se por meio de lesões variadas, de bordas irregulares, com comprometimento nervoso significativo. Pode evoluir para formas mais graves ou regredir;
- Lepromatosa (HL): é o estágio mais grave e disseminado da doença. É caracterizado por lesões extensas, simétricas — incluindo nódulos, placas, e infiltrações cutâneas — e comprometimento nervoso severo, com maior risco de incapacidades. A carga bacilar é alta, com presença de bacilos em abundância em esfregaços de pele;
- Dimorfo-lepromatosa (HDL): possui forma intermediária, entre a dimorfa e a lepromatosa, com características clínicas mistas e resposta imunológica variável.
Classificação operacional da OMS
Para simplificar o tratamento e manejo, a Organização Mundial da Saúde (OMS) divide a hanseníase em duas categorias:
- Paucibacilar (PB): composta por até 5 lesões cutâneas, geralmente inclui as formas indeterminada e tuberculoide, além de apresentar resultado negativo na baciloscopia;
- Multibacilar (MB): composta por mais de 5 lesões cutâneas — incluindo as dimorfas, lepromatosas e dimorfo-lepromatosas — apresenta resultado positivo na baciloscopia.
Principais sintomas
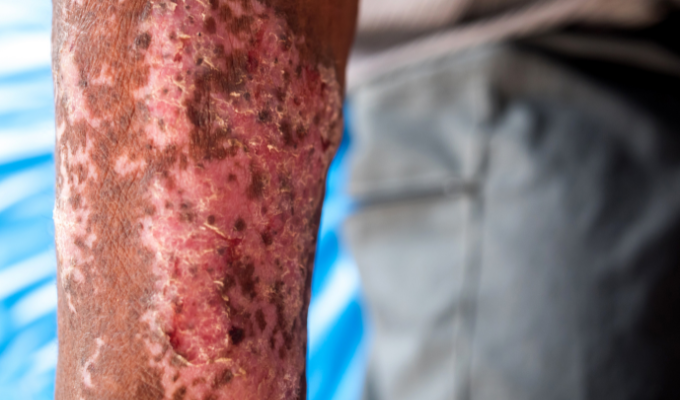
Um homem com o braço tomado pela hanseníase (imagem: Canva).
Os sinais clínicos da hanseníase variam de acordo com a resposta imunológica do paciente. Os sintomas mais comuns incluem:
- Manchas hipocrômicas ou eritematosas: com perda de sensibilidade tátil, térmica e dolorosa;
- Espessamento de nervos periféricos: frequentemente associado a dor ou à perda de função motora;
- Lesões cutâneas de longa duração: estas não costumam responder a tratamentos convencionais;
- Complicações oculares: iridociclite e a ceratoconjuntivite são as mais comuns.
Diagnóstico
O diagnóstico da hanseníase é clínico e laboratorial, exigindo uma abordagem cuidadosa para evitar diagnósticos tardios. Os principais exames incluem:
- Exame dermatoneurológico completo: esta bateria de exames avalia a presença de lesões cutâneas e o estado dos nervos periféricos;
- Baciloscopia: é realizada a partir de esfregaços de lesões cutâneas para identificar o M. Leprae;
- Teste de sensibilidade cutânea: avalia a perda sensorial nas áreas afetadas;
- Biópsia de pele: confirma o diagnóstico por meio de análise histopatológica.
Tratamento
O tratamento da hanseníase é baseado na poliquimioterapia (PQT), um regime padronizado pela Organização Mundial da Saúde (OMS). Os medicamentos incluem rifampicina, dapsona e clofazimina, administrados por um período de 6 a 12 meses, dependendo da classificação da doença (paucibacilar ou multibacilar). O tratamento é eficaz na cura da doença e na prevenção de complicações.
Abordagem interdisciplinar
Imagem: Canva.
O manejo da hanseníase requer a colaboração de uma equipe multidisciplinar, na qual cada profissional desempenha um papel crucial para o sucesso do tratamento e a reabilitação dos pacientes:
Médicos têm a responsabilidade de conduzir o diagnóstico clínico e laboratorial, identificando precocemente a doença e classificando os casos em paucibacilares ou multibacilares. Além disso, devem monitorar o progresso do tratamento, manejar reações adversas e tratar complicações, como neurites ou incapacidades físicas.
Enfermeiros atuam diretamente no acompanhamento dos pacientes, promovendo a adesão ao tratamento por meio de visitas domiciliares, monitoramento regular e suporte educacional. Eles também desempenham um papel essencial na identificação precoce de sinais de reações hansênicas e na orientação sobre cuidados para prevenir incapacidades.
Farmacêuticos garantem o abastecimento contínuo e a qualidade dos medicamentos utilizados na poliquimioterapia. Além disso, são responsáveis por orientar os pacientes sobre a administração correta dos medicamentos, possíveis interações e efeitos adversos, contribuindo para o uso racional dos fármacos.
Prevenção e controle
A prevenção da hanseníase envolve o diagnóstico precoce e o tratamento de casos ativos para interromper a transmissão. A imunização com a vacina BCG também tem mostrado eficácia parcial na prevenção. Ainda, a conscientização sobre a hanseníase ajuda a romper os estigmas sociais sobre os pacientes acometidos pela doença e os incentiva a buscar por ajuda especializada.
Sobre a BMJ Best Practice
Imagem: Dot.Lib / BMJ Group.
Este artigo tem como referência a BMJ Best Practice, uma solução on-line com acesso rápido a informações recentes e baseadas em evidências sobre diagnósticos, tratamentos, gestão e prevenção para equipes multiprofissionais de Saúde. Seu conteúdo é editado pelo BMJ Group, um dos mais conceituados provedores de materiais científicos na área de Medicina.
Considerada um dos melhores recursos de suporte à decisão clínica para profissionais de saúde em todo o mundo, a Best Practice disponibiliza conteúdos atualizados sobre mais de 30 especialidades médicas. Além disso, foi desenvolvido com recursos que facilitam seu uso no local do atendimento e na educação do paciente sobre seu quadro e tratamentos como: guias com passo-a-passo das doenças, formulários para gestão de medicamentos e muito mais.
Se você se interessou pela BMJ Best Practice ou quer conhecer os demais recursos do portfólio da BMJ, contate-nos pelo info@dotlib.com ou preencha o formulário clicando aqui. Para mais dicas como essas, siga-nos nas redes sociais, acompanhe o nosso blog e fique ligado nos tutoriais publicados na Dot.Lib TV, o canal oficial da Dot.Lib no YouTube.


Dot.Lib
A Dot.Lib distribui conteúdo online científico e acadêmico a centenas de instituições espalhadas pela América Latina. Temos como parceiras algumas das principais editoras científicas nacionais e internacionais. Além de prover conteúdo, criamos soluções que atendem às necessidades de nossos clientes e editoras.